[vc_row][vc_column][vc_column_text css=”.vc_custom_1532424218301{margin-bottom: 0px !important;}”]กล้ามเนื้ออ่อนแรง
ความหมาย กล้ามเนื้ออ่อนแรง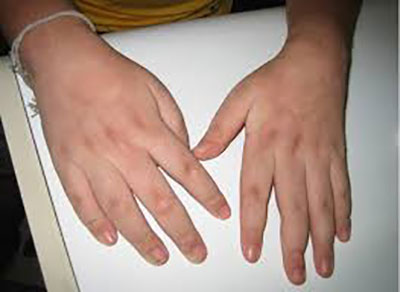
กล้ามเนื้ออ่อนแรง (Myasthenia Gravis: MG) หรือโรคกล้ามเนื้ออ่อนแรงเอ็มจี คือโรคที่มีสาเหตุมาจากระบบภูมิคุ้มกันของร่างกายทำงานผิดปกติ ผู้ป่วยจะมีอาการหนังตาตก ยิ้มได้น้อยลง หายใจลำบาก มีปัญหาการพูด การเคี้ยว การกลืน รวมไปถึงการเคลื่อนไหวของร่างกาย โรคกล้ามเนื้ออ่อนแรงเกิดขึ้นได้ในผู้ป่วยทุกเพศทุกวัย ปัจจุบัน การรักษาทำได้เพียงเพื่อบรรเทาอาการ ผู้ป่วยจำเป็นต้องได้รับการดูแลที่เหมาะสมและเอาใจใส่จากคนรอบข้างอย่างสม่ำเสมอ
กล้ามเนื้ออ่อนแรง
อาการของโรคกล้ามเนื้ออ่อนแรง
โดยปกติแล้วมักไม่พบอาการเจ็บหรือปวด แต่ผู้ป่วยอาจรู้สึกเจ็บหรือปวดหลังมีประจำเดือนหรือหลังออกกำลังกาย อาการที่สังเกตได้ตามบริเวณส่วนต่าง ๆ ของร่างกาย เช่น ตา ใบหน้า ลำคอ แขนและขา โดยอาการต่าง ๆ ที่เกิดขึ้นมักมีรายละเอียดดังนี้
กล้ามเนื้อรอบดวงตา หนังตาตกข้างใดข้างหนึ่งหรือทั้ง 2 ข้าง เป็นอาการแรกที่สังเกตได้ รวมถึงพบปัญหาด้านการมองเห็น เช่น มองไม่ชัด หรือเห็นภาพซ้อน เป็นต้น อาการจะดีขึ้นเมื่อหลับตาข้างใดข้างหนึ่งลง
ใบหน้า หากกล้ามเนื้อที่เกี่ยวข้องกับการแสดงออกบนใบหน้าได้รับผลกระทบ จะทำให้การแสดงออกทางสีหน้าถูกจำกัด เช่น ยิ้มได้น้อยลง หรือกลายเป็นยิ้มแยกเขี้ยวเนื่องจากไม่สามารถควบคุมกล้ามเนื้อบนใบหน้าได้
การหายใจ ผู้ป่วยกล้ามเนื้ออ่อนแรงจำนวนหนึ่งมีอาการหายใจลำบาก โดยเฉพาะเมื่อนอนราบอยู่บนเตียงหรือหลังออกกำลังกาย
การพูด การเคี้ยวและการกลืน เกิดจากกล้ามเนื้อรอบปาก เพดานอ่อน หรือลิ้นอ่อนแรง ส่งผลให้เกิดอาการผิดปกติบางอย่าง เช่น พูดเสียงเบาแหบ พูดเสียงขึ้นจมูก เคี้ยวไม่ได้ กลืนลำบาก ไอ สำลักอาหาร บางกรณีอาจเป็นสาเหตุไปสู่การติดเชื้อที่ปอด
ลำคอ แขนและขา อาจเกิดขึ้นร่วมกับอาการอ่อนแรงของกล้ามเนื้อส่วนอื่น ๆ มักเกิดขึ้นที่แขนมากกว่าที่ขา ส่งผลต่อการเคลื่อนไหวของร่างกาย เช่น เดินเตาะแตะ เดินตัวตรงได้ยาก กล้ามเนื้อบริเวณคออ่อนแรง ทำให้ตั้งศีรษะหรือชันคอลำบาก เกิดปัญหาในการแปรงฟัน การยกของ รวมไปถึงการปีนบันได
หากพบว่ามีปัญหาด้านการมอง การหายใจ การพูด การเคี้ยว การกลืน รวมไปถึงการเคลื่อนไหวร่างกายที่เป็นไปโดยลำบาก เช่น การใช้มือและแขน การทรงตัว การเดิน เป็นต้น ควรรีบไปพบแพทย์
สาเหตุของโรคกล้ามเนื้ออ่อนแรง
โรคกล้ามเนื้ออ่อนแรงมักเกิดขึ้นจากปัญหาการแพ้ภูมิตัวเอง (Autoimmune Disorder) โดยมีรายละเอียดสาเหตุของอาการกล้ามเนื้ออ่อนแรง ดังนี้
สารภูมิต้านทานหรือแอนติบอดี้ (Antibodies) และการส่งสัญญาณประสาท ปกติระบบภูมิคุ้มกันของร่างกายจะผลิตแอนติบอดี้ออกมาเพื่อทำลายเชื้อโรคหรือสิ่งแปลกปลอมที่เข้ามาในร่างกาย แต่ในผู้ป่วยกล้ามเนื้ออ่อนแรง แอนติบอดี้จะไปทำลายหรือขัดขวางการทำงานของสารสื่อประสาทแอซิติลโคลีน (Acetylcholine) โดยถูกส่งไปที่ตัวรับ (Receptor) ซึ่งอยู่ที่ปลายระบบประสาทบนกล้ามเนื้อแต่ละมัด ทำให้กล้ามเนื้อไม่สามารถหดตัวได้
ต่อมไทมัส (Thymus Gland) เป็นต่อมที่อยู่บริเวณกระดูกอก มีส่วนในการทำงานของระบบภูมิคุ้มกันของร่างกายที่ผลิตสารภูมิต้านทานหรือแอนติบอดี้ไปขัดขวางการทำงานของสารสื่อประสาทแอซิติลโคลีน เด็กจะมีต่อมไทมัสขนาดใหญ่และจะค่อย ๆ เล็กลงเมื่อโตเป็นผู้ใหญ่ แต่ผู้ป่วยกล้ามเนื้ออ่อนแรงจะมีขนาดของต่อมไทมัสที่ใหญ่ผิดปกติ หรือผู้ป่วยบางรายมีภาวะกล้ามเนื้ออ่อนแรงที่มีสาเหตุมาจากเนื้องอกของต่อมไทมัส ซึ่งพบประมาณร้อยละ 10 ในผู้ป่วยสูงอายุ
การวินิจฉัยโรคกล้ามเนื้ออ่อนแรง
การวินิจฉัยโรคกล้ามเนื้ออ่อนแรง แพทย์จะเริ่มวินิจฉัยเบื้องต้นจากประวัติและอาการของผู้ป่วยว่าอาการที่พบอยู่ในกลุ่มของผู้ป่วยกล้ามเนื้ออ่อนแรงหรือไม่ ขยับลูกตาและเปลือกตาได้ตามปกติหรือผิดปกติอย่างไร แพทย์อาจส่งตัวผู้ป่วยไปให้นักประสาทวิทยาหรือจักษุแพทย์วินิจฉัยเพิ่มเติม และอาจมีการทดสอบด้วยวิธีดังต่อไปนี้ร่วมด้วย
การตรวจระบบประสาท ด้วยการทดสอบการตอบสนอง กำลังความแข็งแรงของกล้ามเนื้อ ความรู้สึกจากการสัมผัส การทรงตัว หรือการมองเห็น เป็นต้น
การตรวจเลือด แพทย์จะตรวจนับจำนวนของแอนติบอดี้ ผู้ที่มีความเสี่ยงต่อการเป็นโรคกล้ามเนื้ออ่อนแรงนั้นจะมีจำนวนของแอนติบอดี้ที่ไปยับยั้งการทำงานของกล้ามเนื้อมากผิดปกติ ส่วนมากจะตรวจพบแอนติบอดี้ชนิด Anti-MuSK
การตรวจการชักนำประสาท (Nerve Conduction Test) ทำได้ 2 วิธี คือ Repetitive Nerve Stimulation Test เป็นการทดสอบด้วยการกระตุ้นเส้นประสาทซ้ำ ๆ เพื่อดูการทำงานของมัดกล้ามเนื้อ โดยการติดขั้วไฟฟ้าที่ผิวหนังบริเวณที่พบอาการอ่อนแรง และส่งกระแสไฟฟ้าปริมาณเล็กน้อยเข้าไปเพื่อตรวจสอบความสามารถของเส้นประสาทในการส่งสัญญาณไปที่มัดกล้ามเนื้อ และการตรวจด้วยไฟฟ้า (Electromyography) เป็นการวัดกระแสไฟฟ้าจากสมองที่ส่งไปยังกล้ามเนื้อเพื่อดูการทำงานของเส้นใยกล้ามเนื้อเพียงเส้นเดียว (Single-fiber Electromyography หรือ EMG)
Edrophonium Test หรือ Tensilon Test โดยการฉีด Edrophonium Chloride ปกติกล้ามเนื้อหดตัวทำงานจากการที่สารสื่อประสาทแอซิติลโคลีน (Acetylcholine) ไปจับตัวรับที่กล้ามเนื้อ จากนั้นจะมีกระบวนการที่ทำให้แอซิติลโคลีนปล่อยจากตัวรับที่กล้ามเนื้อ ทำให้กล้ามเนื้อคลายตัว การฉีด Edrophonium จะไปยับยั้งขั้นตอนการปล่อยตัวจากตัวรับ ทำให้แอซิติลโคลีนเกาะตัวกับตัวรับนานขึ้นจึงทำให้กล้ามเนื้อยังคงทำงานหดตัวได้นานขึ้น ไม่เกิดอาการอ่อนแรง แต่อาจทำให้เกิดผลข้างเคียงได้ เช่น ปัญหาการเต้นของหัวใจและการหายใจ แพทย์จะวินิจฉัยด้วยวิธีนี้ก็ต่อเมื่อพบความผิดปกติจากการตรวจเลือดและการตรวจด้วยไฟฟ้า ทำโดยแพทย์ประสาทวิทยาที่มีความเชี่ยวชาญและมีอุปกรณ์ครบครัน จึงเป็นผลให้แพทย์ไม่นิยมวินิจฉัยด้วยวิธีนี้
การตรวจเอกซเรย์คอมพิวเตอร์ (Computerized Tomography) หรือ การตรวจด้วยคลื่นแม่เหล็กไฟฟ้า (Magnetic Resonance Imaging) เพื่อหาเนื้องอกหรือความผิดปกติที่บริเวณต่อมไทมัส
การทดสอบการทำงานของปอด (Pulmonary Function Tests) เพื่อประเมินสภาพการทำงานของปอดและการหายใจ
Ice Pack Test เป็นการทดสอบเสริม โดยแพทย์จะนำถุงน้ำแข็งมาวางในจุดที่มีอาการตาตกเป็นเวลา 2 นาที และวิเคราะห์การฟื้นตัวจากหนังตาตกเพื่อวินิจฉัยโรคต่อไป
การรักษาโรคกล้ามเนื้ออ่อนแรง
ในปัจจุบัน การรักษาโรคกล้ามเนื้ออ่อนแรงมีหลายวิธี แต่ส่วนใหญ่รักษาตามอาการและเน้นเสริมสร้างระบบภูมิคุ้มกันของร่างกายให้แข็งแรง ทั้งนี้แพทย์จะเลือกวิธีการรักษาที่เหมาะสมกับเงื่อนไขของผู้ป่วยกล้ามเนื้ออ่อนแรงแต่ละราย เช่น อายุ ความรุนแรงของอาการ ตำแหน่งที่เกิดอาการกล้ามเนื้ออ่อนแรง เป็นต้น โดยมีวิธีการรักษาดังนี้
การรับประทานยา
ยาในกลุ่ม Cholinesterase Inhibitors เช่น ไพริโดสติกมีน (Pyridostigmine) เหมาะแก่ผู้ป่วยกล้ามเนื้ออ่อนแรงระดับเบาหรือผู้ที่เพิ่งเริ่มมีอาการ โดยยาจะช่วยเพิ่มการทำงานระหว่างเส้นประสาทและกล้ามเนื้อ ทำให้กล้ามเนื้อมีการหดตัวและแข็งแรงขึ้น การใช้ยานี้อาจมีผลข้างเคียงต่อระบบทางเดินอาหาร ท้องเสีย คลื่นไส้ เหงื่อออกและน้ำลายไหลมาก เป็นต้น
ยาในกลุ่มคอร์ติโคสเตียรอยด์ (Corticosteroids) เช่น เพรดนิโซน (Prednisone) เป็นยาชนิดเม็ดที่ใช้ในปริมาณต่ำ เพื่อยับยั้งการผลิตแอนติบอดี้ การใช้ยานี้อาจมีผลข้างเคียงได้ เช่น กระดูกบางลง น้ำหนักตัวเพิ่มขึ้น เสี่ยงต่อการติดเชื้ออื่น ๆ รวมไปถึงโรคเบาหวาน
ยากดภูมิคุ้มกัน (Immunosuppressants) เช่น อะซาไธโอพรีน, ไมโคฟีโนเลต โมฟีทิล, ไซโคลสปอริน, เมทโธเทร็กเต หรือทาโครลิมัส การใช้ยานี้อาจมีผลข้างเคียงต่อระบบทางเดินอาหาร ท้องเสีย คลื่นไส้ อาเจียน เสี่ยงต่อการติดเชื้ออื่น ๆ รวมไปถึงตับและไตอักเสบ การใช้ยานี้จำเป็นต้องใช้ต่อเนื่องเป็นเวลานานจึงจะเห็นผล ควรตรวจเลือดอย่างสม่ำเสมอร่วมด้วย เพื่อตรวจสอบระบบภูมิคุ้มกันและผลข้างเคียงอื่น ๆ
การเปลี่ยนถ่ายพลาสม่า (Plasmapheresis) โดยเป็นการกำจัดแอนติบอดี้ที่จะไปขัดขวางการทำงานของกล้ามเนื้อออกจากร่างกาย โดยวิธีการรักษานี้จะให้ผลอยู่เพียงไม่กี่สัปดาห์ และอาจเกิดผลข้างเคียงได้ เช่น ความดันเลือดลดลง มีเลือดไหล จังหวะการเต้นของหัวใจผิดปกติ ปวดกล้ามเนื้อ เป็นต้น การรักษาด้วยวิธีนี้เหมาะสำหรับผู้ป่วยที่มีอาการรุนแรง
การบำบัดด้วยอิมมูโนโกลบูลิน (Intravenous Immunoglobulin) หรือ IVIg จะช่วยเพิ่มจำนวนแอนติบอดี้ที่มีความเป็นปกติ ซึ่งจะช่วยปรับการทำงานของระบบภูมิคุ้มกันของร่างกาย การรักษาด้วยวิธีนี้เสี่ยงน้อยกว่าการเปลี่ยนถ่ายพลาสม่า เห็นผล 3-6 สัปดาห์ แต่ส่งผลข้างเคียงในระดับที่ไม่รุนแรงนัก เช่น หนาวสั่น วิงเวียน ปวดศีรษะ และบวมน้ำ การรักษาด้วยวิธีนี้เหมาะสำหรับผู้ป่วยที่มีอาการรุนแรง
การฉีดยา Rituximab เข้าเส้นเลือด จะใช้กับผู้ป่วยในบางกรณี มีผลในการกำจัดเซลล์เม็ดเลือดขาว และเสริมระบบภูมิคุ้มกันของร่างกาย
การผ่าตัดต่อมไทมัส พบว่าในผู้ป่วยกล้ามเนื้ออ่อนแรงจำนวน 15% มีเนื้องอกเกิดขึ้นที่บริเวณต่อมไทมัส ซึ่งเป็นต่อมที่มีหน้าที่เกี่ยวข้องกับระบบภูมิคุ้มกันของร่างกาย แพทย์จะผ่าตัดต่อมไทมัสเพื่อลดความเสี่ยงต่อการเกิดภาวะแทรกซ้อนในอนาคต เช่น เนื้องอกที่ต่อมไทมัสที่อาจกระจายสู่หน้าอก เป็นต้น
แนวทางปฎิบัติสำหรับผู้ป่วยกล้ามเนื้ออ่อนแรงและคนใกล้ชิด
พักผ่อนให้มาก เพื่อลดการเกิดอาการกล้ามเนื้ออ่อนแรง
หลีกเลี่ยงความร้อนและความเครียด เพราะอาจทำให้อาการกล้ามเนื้ออ่อนแรงแย่ลงได้
ติดตั้งราวจับสำหรับผู้ป่วย เช่น ในห้องน้ำ รวมถึงเก็บกวาดบ้านเพื่อป้องกันผู้ป่วยสะดุด
เลือกใช้เครื่องใช้ไฟฟ้าแทนการออกแรงเอง เพื่อป้องกันอาการเหนื่อยในผู้ป่วย เช่น แปรงสีฟันไฟฟ้า
รับประทานอาหารที่อ่อนนุ่มและไม่ต้องเคี้ยวมาก แบ่งมื้ออาหารเป็นหลาย ๆ มื้อ และเพลิดเพลินกับการรับประทานและการเคี้ยวในช่วงที่กล้ามเนื้อมีความแข็งแรง
ปรึกษาแพทย์เกี่ยวกับการใช้ผ้าปิดตาในผู้ป่วยที่เห็นภาพซ้อน เพิ่มประสิทธิภาพในกระทำกิจกรรมต่าง ๆ เช่น เขียนหรืออ่านหนังสือ ดูโทรทัศน์ และเพื่อลดการเกิดภาพซ้อน
ภาวะแทรกซ้อนของโรคกล้ามเนื้ออ่อนแรง
โรคกล้ามเนื้ออ่อนแรง รักษาให้อาการดีขึ้นได้ แต่ถ้าไม่ได้เข้ารับการรักษาที่ทันท่วงที อาจมีแนวโน้มทำให้เกิดภาวะแทรกซ้อนตามมาได้ เช่น
ภาวะหายใจล้มเหลว (Myasthenic Crisis) เกิดขึ้นเมื่อกล้ามเนื้อที่มีหน้าที่ควบคุมการหายใจอยู่ในภาวะอ่อนแอ แทำให้ผู้ป่วยไม่สามารถหายใจได้ด้วยตนเอง
เนื้องอกที่ต่อมไทมัส มีโอกาสเกิดขึ้นได้ประมาณ 15% ในผู้ป่วยกล้ามเนื้ออ่อนแรง ซึ่งต้อมไทมัสนี้เป็นต่อมที่มีความเกี่ยวข้องกับระบบภูมิคุ้มกันของร่างกาย
ภาวะพร่องไทรอยด์ (Hypothyroid) หรือภาวะไทรอยด์เป็นพิษ (Hyperthyroid) ต่อมไทรอยด์เป็นต่อมที่อยู่บริเวณด้านหน้าของลำคอ มีหน้าที่หลั่งฮอร์โมนที่ควบคุมการเผาผลาญ หากเกิดการแทรกซ้อนของภาวะพร่องไทรอยด์ ผู้ป่วยจะมีอาการขี้หนาว น้ำหนักขึ้น ส่วนในผู้ป่วยที่มีการแทรกซ้อนของภาวะไทรอยด์เป็นพิษ จะมีอาการขี้ร้อน น้ำหนักลดลง
มีความเสี่ยงต่อการเป็นโรคแพ้ภูมิตัวเองอื่น ๆ เช่น โรคข้ออักเสบรูมาตอยด์ โรดเอสแอลอี (Systemic Lupus Erythematosus) หรือที่รู้จักในชื่อโรคพุ่มพวง
การป้องกันโรคกล้ามเนื้ออ่อนแรง
ในปัจจุบัน โรคกล้ามเนื้ออ่อนแรงยังไม่สามารถป้องกันได้ แต่หลีกเลี่ยงโอกาสเสี่ยงที่จะเกิดโรคกล้ามเนื้ออ่อนแรงได้ด้วยวิธีการดังต่อไปนี้
ป้องกันการติดเชื้อต่าง ๆ ด้วยการมีสุขอนามัยที่ดี และหลีกเลี่ยงการคลุกคลีกับผู้ป่วย
หากเกิดการติดเชื้อหรือป่วย ควรรีบรักษาด้วยวิธีที่ถูกต้องทันที
หลีกเลี่ยงการออกกำลังที่หนักเกินไป
ไม่ควรทำให้ตัวเองรู้สึกร้อนหรือหนาวมากจนเกินไป
ควบคุมความเครียด[/vc_column_text][/vc_column][/vc_row][vc_row][vc_column width=”1/2″][vc_column_text css=”.vc_custom_1532424236701{margin-bottom: 0px !important;}”] [/vc_column_text][/vc_column][vc_column width=”1/2″][vc_column_text css=”.vc_custom_1532424255508{margin-bottom: 0px !important;}”]
[/vc_column_text][/vc_column][vc_column width=”1/2″][vc_column_text css=”.vc_custom_1532424255508{margin-bottom: 0px !important;}”] [/vc_column_text][/vc_column][/vc_row][vc_row][vc_column][vc_column_text css=”.vc_custom_1532424420868{margin-bottom: 0px !important;}”]โรคกล้ามเนื้ออ่อนแรง รักษาได้…หากตรวจพบโรคเร็ว
[/vc_column_text][/vc_column][/vc_row][vc_row][vc_column][vc_column_text css=”.vc_custom_1532424420868{margin-bottom: 0px !important;}”]โรคกล้ามเนื้ออ่อนแรง รักษาได้…หากตรวจพบโรคเร็ว
Tagโรคกล้ามเนื้ออ่อนแรง| Created DateApril 01, 2017
ปรึกษาแพทย์ออนไลน์
โรคกล้ามเนื้ออ่อนแรง
โรคกล้ามเนื้ออ่อนแรง (Myasthenia Gravis : MG) เป็นโรคที่เกี่ยวกับภูมิคุ้มกันตัวเองที่ผิดปกติ ส่งผลให้เส้นประสาทของเราที่เคยทำงานปกติ ทำงานผิดพลาด ไม่สามารถส่งสัญญาณได้ จึงเกิดอาการอ่อนแรงที่กล้ามเนื้อต่างๆ หากไม่ได้รับการรักษาอย่างถูกวิธีก็อาจเป็นอันตรายถึงชีวิต คลินิกอายุรกรรมประสาท ศูนย์ระบบประสาทสมองและไขสันหลัง โรงพยาบาลพญาไท 2 เรามีความพร้อมที่จะมอบบริการดูแลรักษาคนไข้อย่างทันท่วงที เพราะเรามีแพทย์เฉพาะทางและบุคลากรผู้เชี่ยวชาญที่พร้อมรักษาอาการของคนไข้ตลอด 24 ชั่วโมง
กลุ่มเสี่ยงต่อการเกิด “โรคกล้ามเนื้ออ่อนแรง”
กลุ่มที่มักพบการเกิดโรคบ่อยจะแบ่งเป็น 2 ช่วงอายุ คือในกลุ่มที่มีอายุน้อย..มักเป็นเพศหญิง โดยมีอายุอยู่ระหว่าง 20-40 ปี และในกลุ่มที่มีอายุมาก…มักเป็นเพศชาย โดยมีอายุอยู่ระหว่าง 50-70 ปี
สัญญาณเตือน เสี่ยงเป็น “โรคกล้ามเนื้ออ่อนแรง”
หนังตาตก มองเห็นภาพซ้อน
พูดและกลืนลำบาก
กล้ามเนื้ออ่อนแรง เช่น ยกแขนหวีผมไม่ได้ หรือ นั่งยองๆแล้วลุกขึ้นยืนลำบาก เป็นต้น
การรักษาที่ดี…คือการให้ยาและดูแลอย่างใกล้ชิด
ด้วยประสบการณ์ของแพทย์ผู้เชี่ยวชาญ จะวินิจฉัยและวางแผนการรักษาคนไข้อย่างละเอียด ครอบคลุมอาการเจ็บป่วยของคนไข้ เพื่อความปลอดภัยสูงสุด และติดตามผลการรักษาด้วยยาอย่างต่อเนื่อง โดยแพทย์จะรักษาคนไข้ด้วยการ…
ใช้ยาที่ทำให้กล้ามเนื้อมีแรงมากขึ้น
ใช้ยาปรับภูมิคุ้มกันของร่างกาย เพื่อกดภูมิคุ้มกันที่สร้างมาทำร้ายตัวเอง โดยมีการติดตามอาการและเฝ้าระวังภาวะโรคแทรกซ้อนอย่างใกล้ชิด
ให้คำแนะนำ สร้างกำลังใจ ไม่ให้คนไข้ท้อแท้ ด้วยนักกายภาพบำบัดและพยาบาลมืออาชีพ
“โรคกล้ามเนื้ออ่อนแรง” คุณป้องกันได้!
ออกกำลังกายทุกวัน เพื่อป้องกันและฟื้นฟูอาการกล้ามเนื้ออ่อนแรง
รับประทานยาตรงตามเวลา ตามคำแนะนำของแพทย์อย่างต่อเนื่อง
แจ้งแพทย์เรื่องโรคประจำตัวและยาที่ทานเป็นประจำเพื่อให้การรักษามีประสิทธิภาพและเกิดผลข้างเคียงน้อยที่สุด
พักผ่อนอย่างเพียงพอ และรับประทานอาหารที่มีประโยชน์ต่อร่างกายอย่างครบถ้วน[/vc_column_text][/vc_column][/vc_row][vc_row][vc_column][vc_column_text css=”.vc_custom_1532424454794{margin-bottom: 0px !important;}”] [/vc_column_text][/vc_column][/vc_row][vc_row][vc_column][vc_column_text css=”.vc_custom_1532424474617{margin-bottom: 0px !important;}”]อาการของโรคกล้ามเนื้ออ่อนแรง (Myasthenia Gravis)
[/vc_column_text][/vc_column][/vc_row][vc_row][vc_column][vc_column_text css=”.vc_custom_1532424474617{margin-bottom: 0px !important;}”]อาการของโรคกล้ามเนื้ออ่อนแรง (Myasthenia Gravis)
อัปเดตล่าสุดเมื่อวันที่ ต.ค. 8, 2017 ประมาณเวลาการอ่าน: 2 นาที
แชร์บทความนี้
Facebook
โรคกล้ามเนื้ออ่อนแรง myashenia gravis มักจะส่งผลต่อ กล้ามเนื้อควบคุมการเคลื่อนไหวของตา กล้ามเนื้อควบคุมการแสดงออกของใบหน้า การพูด และ การเคี้ยว อาการแสดงที่ชัดเจนที่สุดของโรคกล้ามเนื้ออ่อนแรง (myathenia gravis) คือ อาการกล้ามเนื้ออ่อนแรงที่จะเป็นมากขึ้นหลังจากทำกิจกรรมต่างๆ และ อาการอ่อนแรงจะดีขึ้นหลังจากพัก อาการกล้ามเนื้ออ่อนแรงอาจจะเป็นๆหายๆ ซึ่งความรุนแรงนั้น แตกต่างกันในแต่ละบุคคล และสามารถเกิดขึ้นแค่เฉพาะบางกล้ามเนื้อ หรือ อาจเกิดขึ้นได้ทุกกล้ามเนื้อทั่วทั้งตัว
โรคกล้ามเนื้ออ่อนแรง (myasthenia gravis) สามารถเกิดขึ้นได้ทันทีทันใด แต่อาการในช่วงแรกอาจไม่เฉพาะเจาะจงต่อโรค
ซึ่งในความเป็นจริง แล้วโรคนี้มักจะไม่สามารถวินิจฉัยได้ตั้งแต่เริ่มแรก หรือได้รับการวินิจฉัยช้า บางครั้งอาจนานถึง 2 ปี ซึ่งพบในผู้ป่วยที่มีอาการอ่อนแรงเล็กน้อย หรือ มีอาการอ่อนแรงเพียงกล้ามเนื้อบางมัดเท่านั้น อาการแสดงของโรคกล้ามเนื้ออ่อนแรง (myasthenia gravis) อาการกล้ามเนื้ออ่อนแรงมักจะเป็นมากขึ้นเรื่อยๆ เมื่อเวลาผ่านไป และพบว่าอาการจะแย่มากที่สุดในช่วงไม่กี่ปีหลังจากเริ่มเป็นโรค และจะเป็นในส่วนของกล้ามเนื้อลาย อย่างไรก็ตาม กล้ามเนื้อที่ ควบคุมการเคลื่อนไหวของตา กล้ามเนื้อควบคุมการแสดงออกของใบหน้า , กล้ามเนื้อควบคุมการพูด และกล้ามเนื้อควบคุมการกลืน มักจะมีอาการอ่อนแรง
อาการที่พบบ่อยของโรคกล้ามเนื้อออ่อนแรง (myasthenia gravis) สามารถพบได้ ดังนี้
หนังตาตก
มองเห็นภาพไม่ชัด หรือเห็นภาพซ้อน
พูดไม่ชัด
เคี้ยวลำบาก กลืนลำบาก
การแสดงออกของสีหน้าเปลี่ยนแปลงไป
อ่อนแรงที่แขน มือ นิ้วมือ ขา หรือคอ
มีอาการอ่อนแรงของกล้ามเนื้อเรื้อรัง
หายใจลำบาก
ซึ่งในคนส่วนใหญ่ มักพบว่ามีอาการอ่อนแรงของกล้ามเนื้อตาเป็นอันดับแรก แต่บางคนอาจมีอาการกลืนลำบากหรือพูดไม่ชัดก่อน ก็เป็นได้
การวินิจฉัย
ในการวินิจฉัยโรคกล้ามเนื้ออ่อนแรง (myasthenia gravis) แพทย์จะสอบถามอาการ ซักประวัติ ให้การตรวจร่างกาย ซึ่งอาจมีการให้การทดสอบต่างๆด้วย ดังนี้ การทดสอบระบบประสาท แพทย์จะให้การทดสอบดังนี้
รีเฟลกซ์
ความแข็งแรงของกล้ามเนื้อ
ความตึงตัวของกล้ามเนื้อ
การรับสัมผัส และการมองเห็น
การประสานการทำงานของกล้ามเนื้อ
ความสมดุลของร่างกาย
การทดสอบ Edrophonium
ทดสอบโดยการ ฉีดสารเอ็นโดรโฟเนี่ยม คลอไลด์ (Edrophonium chloride) หากคุณมีอาการกล้ามเนื้ออ่อนแรงดีขึ้นทันทีทันใด แสดงว่าคุณเป็นโรคกล้ามเนื้ออ่อนแรง (myasthenia gravis) จริง
การทดสอบโดยใช้ ถุงน้ำแข็ง (Ice pack test) นอกจากการทดสอบ edophonium แล้ว แพทย์อาจทดสอบโดยใช้ถุงบรรจุน้ำแข็ง วางบริเวณหนังตาด้านที่ตก ทิ้งไว้นาน 2 นาที จากนั้นเอาถุงน้ำแข็งออก แพทย์จะทำการประเมินดูอาการของหนังตาตกว่าดีขึ้น หรือไม่
การตรวจวิเคราะห์เลือด (Blood Analysis)
การตรวจเลือดเพื่อตรวจหา แอนตีบอดี้ที่ผิดปกติของร่างกายซึ่งไปขัดขวางการทำงานของการส่งกระแสประสาทสั่งการของกล้ามเนื้อให้ทำงาน การทดสอบโดยการกระตุ้นสารทถี่ ๆ (Repetitive Nerve Stimulation) Repetitive Nerve Stimulation ทดสอบโดยการติดขั้วไฟฟ้าเข้ากับผิวหนังบริเวณกล้ามเนื้อที่ต้องการทดสอบ แพทย์จะทำการปล่อยกระแสไฟฟ้าระดับสัญญาณต่ำ เพื่อวัดความสามารถของเส้นประสาทในการส่งสัญญาณประสาทสู่กล้ามเนื้อ โดยแพทย์จะทำการทดสอบกระตุ้นเส้นประสาทหลายๆครั้งเพื่อดูว่ามีความสามารถในการส่งสัญญาณประสาทแย่ลงหรือไม่ ร่วมกับมีอาการกล้ามเนื้ออ่อนแรงร่วมด้วย การตรวจคลื่นไฟฟ้ากล้ามเนื้อ Single-Fiber Electromyography (EMG) ทดสอบโดยการใส่ ลวดไฟฟ้า เข้าไปในผิวหนัง และกล้ามเนื้อ การตรวจคลื่นไฟฟ้ากล้ามเนื้อนี้จะวัดความสามารถในการส่งกระแสไฟฟ้าจากสมองไปยังกล้ามเนื้อ ซึ่งการทดสอบนี้อาจทำให้คุณรู้สึกไม่สบายตัว
ภาพถ่ายทางการแพทย์ (Imaging Scans) แพทย์อาจส่งตรวจเอกซเรย์คอมพิวเตอร์ (X-ray Computerized Tomography) / ซีทีสแกน (CT-scan) หรือ เครื่องสร้างภาพด้วยสนามแม่เหล็กไฟฟ้า (magnetic resonance imaging (MRI) scan) เพื่อประเมินผู้ป่วยว่ามีก้อนเนื้องอกที่ต่อมไทมัส (thymus) ร่วมด้วยหรือไม่
การตรวจสมรรถภาพปอด (Pulmonary Function Tests) แพทย์จะทำการทดสอบสมรรถภาพปอดเพื่อประเมิณว่ามีปัญหาทางการหายใจร่วมด้วยหรือไม่[/vc_column_text][/vc_column][/vc_row]
